La confirmación de cuatro nuevos casos de la denominada “supergripe” H3N2 en Córdoba y Corrientes amplió el mapa de circulación del subclado K y elevó a ocho el número de provincias con registros oficiales, alcanzando un total de 15 pacientes positivos en el país.
El dato, validado por el Instituto Malbrán, se sumó a los 11 casos informados este lunes a través del Boletín Epidemiológico Nacional (BEN) del Ministerio de Salud de la Nación, en un contexto de baja circulación de virus respiratorios.
De los 15 casos identificados del subclado K, el 30% se detectó en personas hospitalizadas, un indicador que atrajo la atención de los equipos médicos, aunque no se observó un incremento significativo de ingresos a terapia intensiva ni de mortalidad.
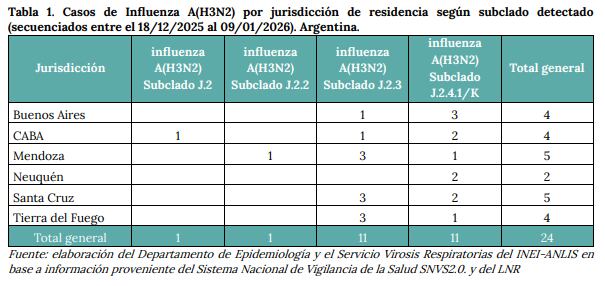
La distribución geográfica de los casos mostró un patrón disperso: la provincia de Buenos Aires registró tres contagios; la Ciudad de Buenos Aires, dos; Neuquén y Santa Cruz, dos cada una; Córdoba y Corrientes, también dos; mientras que Mendoza y Tierra del Fuego reportaron un caso cada una.
Este escenario, todavía acotado en términos numéricos, generó interrogantes sobre una posible transición hacia la circulación comunitaria. Sin embargo, las autoridades sanitarias consideraron que la cantidad de casos no resultó suficiente para confirmarla.
Según el BEN: “Durante el periodo del 18/12/2025 al 09/01/2026 se secuenciaron los genomas correspondientes a 24 casos de Influenza A (H3N2). De esos, once correspondieron al subclado J.2.4.1 (K), once al subclado J.2.3, uno al subclado J.2.2 y uno al subclado J.2. Cinco se diagnosticaron en personas internadas y seis en pacientes ambulatorios”.
Casos de influenza A en personas no vacunadas
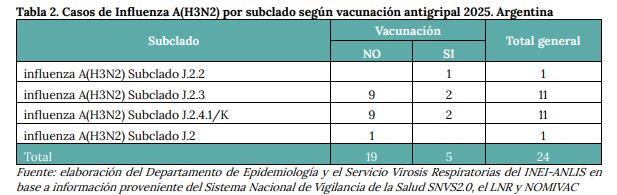
El informe agregó: “Si bien la mayoría (19) no consignan antecedentes de vacunación, los cinco casos que habían sido vacunados correspondieron a tres subclados de los cuatro identificados hasta el momento. En cuanto a la división por sexo, el 58% de los casos con secuenciación de Influenza son de sexo masculino y, en particular, los del subclado K se distribuyeron entre siete casos de sexo masculino y cuatro de sexo femenino”.
El análisis epidemiológico evidenció que la mayoría de los afectados no tenía antecedente de vacunación contra la gripe. En los primeros once casos relevados, 9 no habían recibido la inmunización anual. Si bien la vacuna disponible no incluyó específicamente al subclado K, los especialistas destacaron que su aplicación redujo el riesgo de formas graves de la enfermedad y complicaciones asociadas.
Los casos recientes de Corrientes correspondieron a dos mujeres adultas mayores, quienes evolucionaron favorablemente y recibieron el alta médica. En ambos episodios, el nexo epidemiológico fue un familiar con antecedente de viaje al exterior.
En Córdoba, se confirmó el contagio de un hombre de 27 años con viaje previo a México y de una mujer de 38 años que había estado en España. Ambos recibieron atención ambulatoria, sin requerir internación, mientras se aguardaban los resultados de la secuenciación genómica de otros cuatro casos sospechosos en la provincia.
Este panorama local se inscribió en una tendencia global: el subclado K mostró una expansión acelerada desde agosto de 2025 y se detectó en más de 34 países, según bases de datos internacionales de vigilancia genómica. La capacidad de mutación del virus Influenza A favoreció la aparición periódica de estas variantes, algunas con mayor transmisibilidad y, en ciertas temporadas, un impacto sanitario más marcado.
El hallazgo de la supergripe reavivó el debate sobre las herramientas para mitigar su impacto. El oseltamivir, un antiviral conocido desde la pandemia de gripe A de 2009, volvió a ocupar un lugar central.
El BEN precisó en la última semana de diciembre: “El tratamiento antiviral con oseltamivir, un inhibidor de la neuraminidasa, es una herramienta terapéutica complementaria a la vacunación, especialmente útil en pacientes con factores de riesgo.
Aunque su mayor efectividad se observa cuando se administra dentro de las primeras 48 horas del inicio de síntomas, hay evidencia que demuestra beneficios incluso en tratamientos iniciados más tarde en pacientes con enfermedad grave.
Sin embargo, debe considerarse que el uso indiscriminado del fármaco podría llevar a la aparición de resistencia, por lo tanto, debe promoverse un uso racional bajo indicaciones médicas”.
La advertencia buscó equilibrar la disponibilidad del antiviral con criterios clínicos precisos, para evitar la generación de cepas resistentes.
En paralelo, la comunidad científica insistió en que la vacunación anual siguió siendo la principal estrategia preventiva. Incluso cuando la concordancia entre la vacuna y las variantes circulantes no fue total, la inmunización redujo hospitalizaciones y muertes, especialmente en los grupos de mayor riesgo.
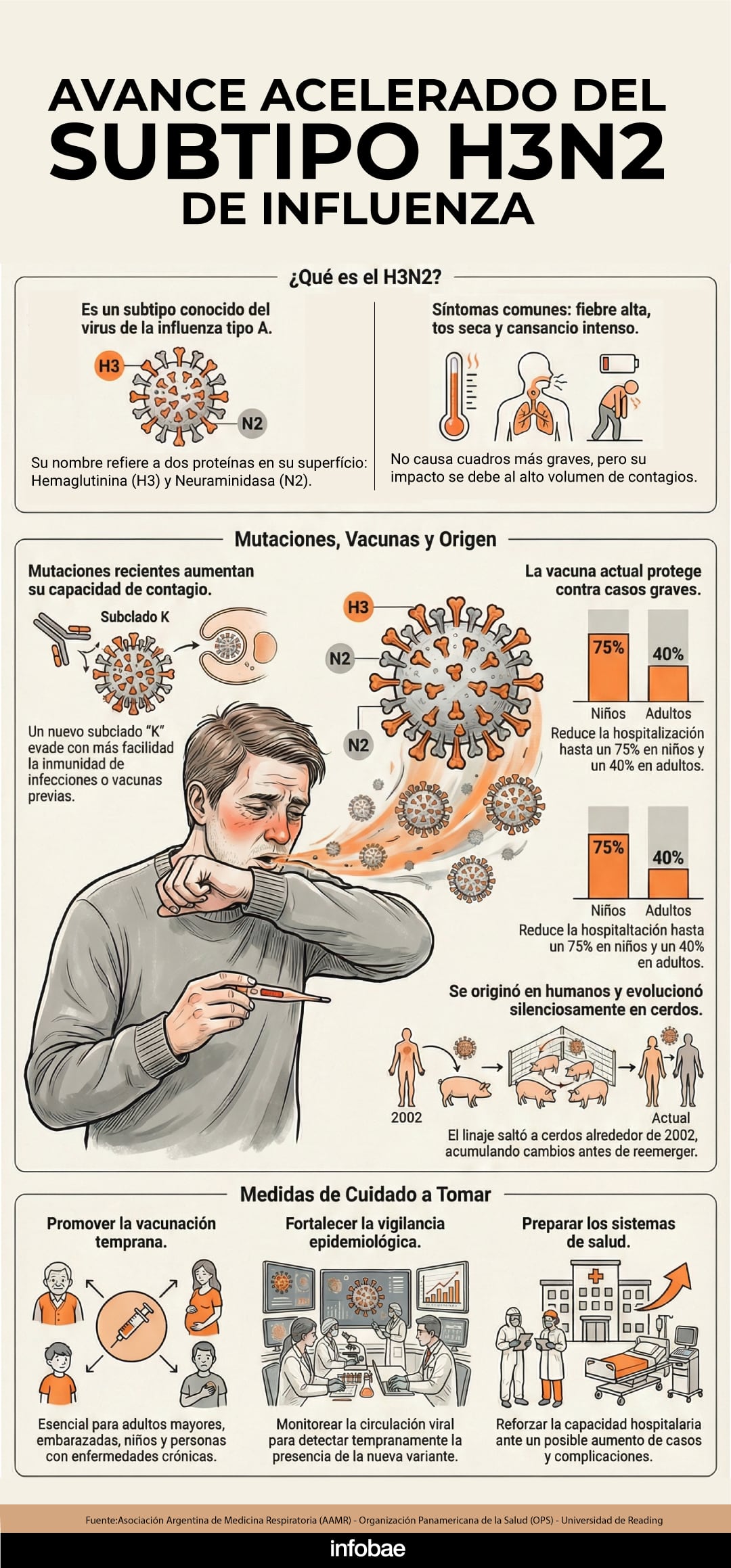
La influenza H3N2 históricamente se asoció con cuadros más intensos que otros tipos de gripe. Fiebre alta, dolores musculares intensos, cefalea persistente y un cansancio profundo caracterizan el inicio abrupto de la enfermedad.

También se observa tos seca, dolor de garganta y congestión nasal, mientras que en niños y adultos mayores fueron más frecuentes las manifestaciones gastrointestinales. La experiencia acumulada indicó un mayor riesgo de complicaciones como neumonía, infecciones bacterianas secundarias o descompensación de enfermedades crónicas.
La transmisión del virus ocurre principalmente a través de gotitas respiratorias expulsadas al toser, estornudar o hablar, además del contacto con superficies contaminadas seguido del contacto con mucosas. Esta dinámica facilitó la rápida propagación en espacios cerrados, escuelas o centros de atención sanitaria, lo que reforzó la necesidad de sostener medidas de cuidado conocidas y eficaces.
El Ministerio de Salud de la Nación reiteró recomendaciones para disminuir la transmisión: completar los esquemas de vacunación, lavado frecuente de manos con agua y jabón, cubrirse la boca y la nariz con el pliegue del codo al toser o estornudar y evitar compartir objetos personales.
Además, se recomendó la limpieza y desinfección regular de superficies, ventilación adecuada de ambientes cerrados y que las personas con síntomas respiratorios limitaran el contacto social hasta presentar mejoría clínica y permanecer al menos 24 horas sin fiebre.
Para quienes viajaron o regresaron de países con circulación activa de influenza, las autoridades aconsejaron extremar las medidas preventivas durante el viaje y al regreso. En caso de aparición de síntomas, se indicó evitar la automedicación, guardar reposo, mantener una buena hidratación y consultar de manera temprana en centros de salud, en particular si los síntomas fueron intensos o persistentes.
La identificación del subclado K no implica un escenario de alarma generalizada, pero sí aportó información clave sobre la evolución del virus. La vigilancia genómica, la vacunación y el uso responsable de antivirales conforman un entramado de respuesta sanitaria.
En un contexto global de alta movilidad y cambios constantes en los patógenos respiratorios, la supergripe H3N2 evidenció que la prevención y la anticipación resultaron herramientas esenciales para reducir el impacto de nuevas variantes.
Población objetivo para vacunación antigripal
- Personal de salud.
- Personas embarazadas: en cada embarazo y en cualquier trimestre.
- Personas puérperas: hasta el egreso de la maternidad (máximo diez días), si no hubieran recibido la vacuna durante el embarazo.
- Entre seis y 24 meses de edad: esquema de dos dosis, separadas al menos por cuatro semanas, excepto quienes ya hubieran recibido dos dosis previamente.
- Entre dos y 64 años con factores de riesgo: dosis anual con documentación que acredite enfermedades preexistentes incluidas entre los factores de riesgo.
- 65 años y mayores: no se requiere indicación médica para recibir la vacuna antigripal. Como oportunidad, se recomienda evaluar la vacuna contra el neumococo con el profesional de la salud y aplicarla si corresponde.
- Personal estratégico, cuyo desempeño resulta clave para mantener las funciones esenciales (ejemplo: fuerzas de seguridad del Estado).